
轉移性非鱗狀非小細胞肺癌第一線治療新局
第一手醫學

隨著免疫治療的快速發展,晚期非小細胞肺癌(NSCLC)的治療策略正逐步改寫。特別是在沒有 EGFR、ALK 或 ROS-1 基因突變的患者族群中,免疫檢查點抑制劑(immune checkpoint inhibitors, ICIs)結合傳統化療,已成為臨床上重要的第一線治療選項。臺灣健保也於 2025 年(民國 114 年)6 月 1 日與 8 月 1日起,正式將「pemetrexed 合併鉑類藥物與 pembrolizumab」納入特定患者的給付範圍,顯示國際研究成果正快速轉化為臨床應用。
根據2018 年發表於 New England Journal of Medicine 的關鍵性三期臨床試驗 KEYNOTE-189,是此治療策略的重要里程碑。研究收納616 名轉移性非鱗狀 NSCLC 患者,排除了 EGFR 與 ALK 突變,並以隨機、雙盲方式分為兩組:
•實驗組:pembrolizumab + pemetrexed + 鉑類藥物(cisplatin 或 carboplatin)
•對照組:安慰劑 + pemetrexed + 鉑類藥物
主要觀察終點為 總體存活期(OS)與 無惡化存活期(PFS)。結果顯示,在平均10.5 個月的追蹤期後:
•12 個月OS:治療組69.2%,對照組49.4%,死亡風險下降51%。
•中位PFS:治療組8.8 個月,對照組4.9 個月,疾病進展或死亡風險下降48%。
•治療效益廣泛:不論 PD-L1( 註1) 表達高低(包括 <1% 的亞組),均觀察到存活獲益,尤其 PD-L1 ≥50% 的患者效果最佳。
•安全性:3 級或以上不良事件比例兩組相近(67.2% vs 65.8%),主要為血液學毒性。免疫相關不良事件如肺炎、腎功能異常亦有增加,但多可控。
在這項第3 期臨床試驗中,發現在具有轉移性非鱗狀非小細胞肺癌(NSCLC)且無敏感性 EGFR 或 ALK 突變的患者中,將 pembrolizumab 加入以pemetrexed 和鉑類藥物為基礎的誘導治療以及 pemetrexed 維持治療中,與加入安慰劑相比,可顯著延長總生存期(OS)與無惡化生存期(PFS),並提高緩解率,有鑒於此結果,將免疫療法作為一線治療可對患者長期預後具有有利影響。
此結果奠定了免疫治療合併化療在轉移性非鱗狀NSCLC 中的標準地位,並成為全球治療準則的重要依據。
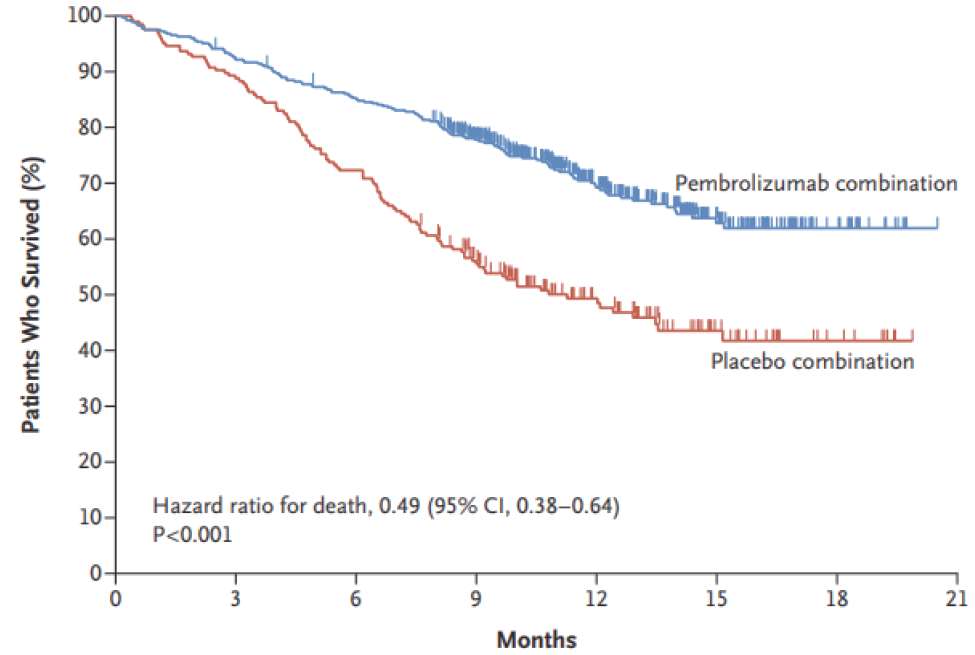
圖 1A 顯示了pembrolizumab 治療組與安慰劑治療組在治療族群中,總體存活率的Kaplan–Meier 估計值,並證明pembrolizumab 治療組的總體存活率顯著更長,死亡風險更低。
註1:
PD-L1(Programmed Death-Ligand 1) 是一種表現在腫瘤細胞與免疫細胞表面的免疫檢查點蛋白,當它與 T 細胞上的 PD-1 結合時會抑制 T 細胞活化與增殖,使癌細胞得以逃避免疫系統的攻擊,因此臨床上常用 PD-L1 表達量作為判斷病人是否適合接受 PD-1/PD-L1 免疫檢查點抑制劑治療的重要依據。
參考資料:
1.N Engl J Med 2018;378:2078-2092.
2.「藥品給付規定」修訂對照表- 第9 節 抗癌瘤藥物 Antineoplastics drugs (自114 年8 月1日生效)