
Duloxetine 的藥物角色
最前線專欄
本文作者/ 臺北市立聯合醫院松德院區 藥劑科 張淑如藥師

每個人都曾經心情低落、沮喪等情緒表現,不同於日常生活的情绪緒波動和短暫情緒反應,憂鬱症會使人感到悲傷、對事物失去興趣,而且持續一段時間,進而影響人的感受、思考,以及行為,產生各種心理以及身體上的問題,同時影響日常工作與生活。根據聯合國世界衛生組織(WHO)資料,2020年全世界有三大疾病需要重視,包括:心血管疾病、憂鬱症與愛滋病。憂鬱症會造成嚴重的社會經濟負擔,長期的中度或重度憂鬱症可能成為一個嚴重的疾患。
依據美國精神醫學會第五版精神疾病診斷與統計手冊(DSM-5),其中與憂鬱情緒相關的精神科診斷包括:侵擾性情緒失調症、重鬱症(有重鬱發作)、持續性憂鬱症(輕鬱症)、經前期情緒低落症、物質/藥物引發的憂鬱症。憂鬱症治療可分為生理性治療及心理治療兩大類,臨床治療上可相互搭配,視個案的臨床症狀、疾病嚴重度、社會心理因素後作出判斷與建議。無論何種治療策略,藥物治療皆為憂鬱症治療極為重要部分,而「藥物治療」即是所謂的生理性治療。
一般認為與情緒相關的受體包括正腎上腺素、血清素、多巴胺等,血清素(serotonin)是一種神經傳導物質,在人類的中樞神經系統中控制許多生理與行為反應諸如睡醒節律、食慾、性慾、情緒、荷爾蒙分泌、衝動控制、學習和記憶等。目前抗憂鬱劑可分為三環抗鬱劑(Tricyclic and tetracyclic antidepressants,TCA)、選擇性血清素回收抑制劑(selective serotonin reuptake inhibitors, SSRIs)、血清素與正腎上腺素回收抑制劑(serotonin-norepinephrine reuptake inhibitors,SNRI)及其他類,醫師會依據病情的嚴重程度及症狀選擇最適當的藥物。
Duloxetine是精神科用藥,藥理分類是血清素與正腎上腺素回收抑制劑(SNRI),國內適應症為重鬱症、廣泛性焦慮症、糖尿病周邊神經痛、纖維肌痛。其作用在神經末梢,藉由抑制神經傳導物質的回收,使周邊傳回腦部的神經訊號變少,進而改善抑鬱的症狀,諸如焦慮不安、哀傷、神經痛。Duloxetine目前在臺灣有30mg和60mg 二種劑量。
依據研究數據指出美國有7%至10%憂鬱症的人口中高達90%患者伴有疼痛的症狀,慢性疼痛和憂鬱症有極高關聯,憂鬱症患者常見疼痛為頭、頸、背部、腹部和肌肉骨骼疼痛。用於治療慢性疼痛的最常見抗憂鬱藥物是三環抗憂鬱藥物(tricyclic antidepressants, TCAs),但可能會有口乾、視力模糊和尿液滯留等抗膽鹼副作用,因此臨床上已有血清素與正腎上腺素回收抑制劑這類抗憂鬱藥物,使用於疼痛緩解。研究指出 duloxetine 是直接緩解疼痛症狀,而不是藉由情緒改善引起,副作用包括噁心、便秘、口乾與失眠等,發生率較低且是輕微和短暫的。Duloxetine於人體的抗憂鬱、中樞性疼痛抑制及抗焦慮的確實作用機轉仍未知,一般認為這些作用與其增強中樞神經之血清素活性(serotonergic)與正腎上腺素活性(noradrenergic)有關。因此duloxetine用於無憂鬱疾患之病人,同樣有效控制神經性疼痛,改善病人的生活品質。
Duloxetine針對不同的適應症,有不同的使用劑量。一般每日服用一次,整粒吞服,不可壓碎、咀嚼或打開膠囊。
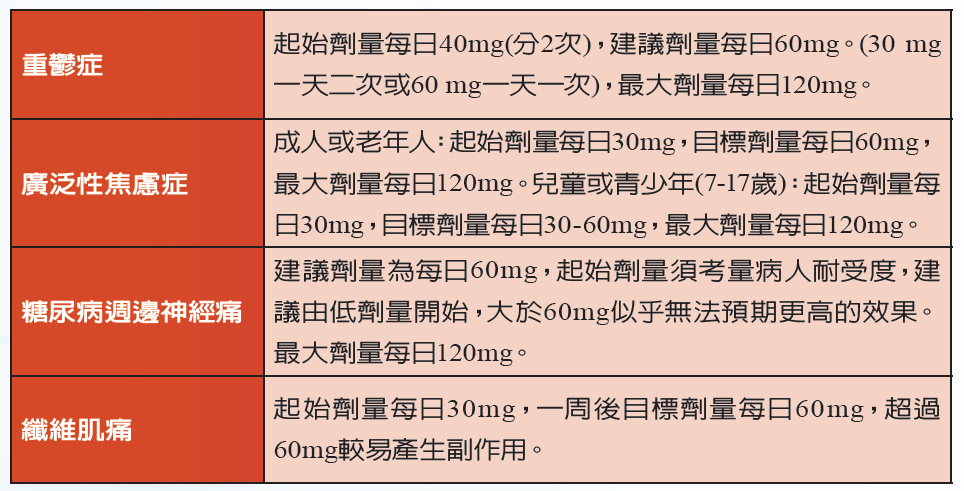
在特殊族群的使用上,動物生殖試驗顯示,duloxetine 對胚胎胎兒及其出生後的發展具不良影響,且未對懷孕婦女進行適當且控制良好的試驗。因此,只有在可能治療效益大於可能對胎兒造成的傷害時,才能於懷孕期間服用duloxetine ,授乳婦女亦同。肝功能障礙病患將減緩duloxetine的代謝與排除,不建議duloxetione用於治療肝功能障礙的病患。Duloxetine使用於末期腎臟疾病病患之資料有限,不建議duloxetine用於治療患有末期腎臟疾病 (End-stage renal disease)或嚴重腎功能不全(肌酸酐廓清率< 30 mL/min)的病患。
一般而言,抗憂鬱藥物其作用效果大約是服藥後3-4星期可以看到效果,也不建議突然停藥。由於SNRI 機轉上回收正腎上腺素(norepinephrine),高血壓患者使用須注意。常見的副作用有噁心、口乾、嗜睡、便秘、多汗、食慾降低;少見的反應包括不安、眩暈、姿態性低血壓、肝指數上升,膽汁鬱積性肝炎、嚴重皮膚過敏反應(包含史蒂芬強生症候群) 。對於兒童,因抗憂鬱藥都有可能增加自殺的念頭與行為,因此不建議使用。如因為藥物副作用不適,建議是慢慢降低劑量或者轉換成類似作用機轉的藥物,可以讓藥物轉換的過程較不痛苦。
一般憂鬱症應該要治療多久?當憂鬱症狀緩解後,繼續治療6-9個月才算整個療程完整,之後就慢慢的減藥,再由醫師評估是否停藥。因為憂鬱症症狀緩解後,常常是在幾年後再復發,如果中間有突然停藥,或是吃藥不穩定,發病後再重新看醫師時,劑量就會比原來穩定時還要高很多,所以病人需配合用藥,才不會造成病情反覆不定。而抗憂鬱藥物針對不同類型的疼痛,在各類慢性疼痛研究中評估工具並不完全一致,神經痛之部位、病因診斷不易及藥物選擇是否適當,須審慎評估用於控制疼痛抗憂鬱藥的有效性、不良反應和藥物交互作用的潛在風險。