【澄清聲明】慎防詐騙!
本公司近日接獲民眾反映,有不肖人士假冒本公司身分,盜用本公司商標及圖片,在 網路上販售非本公司製造之來路不明藥品(例如【無限挺膜衣錠】等)。為維護本公司 聲譽及防止民眾受騙,本公司特此聲明並澄清如下:
一、【無限挺膜衣錠】絕非本公司生產製造或販售之產品。任何在網路上(包含但不 限於 Facebook 臉書粉絲團/粉絲專頁、一頁式網站)宣傳、銷售之產品與行為, 皆與本公司無任何關聯。若消費者與該網站間有任何爭議,應自行向有關執法機 構報案處理。
二、若您發現可疑的產品、粉絲專頁或網站,請勿下單購買,並通報警政署 165 反詐 騙諮詢專線。有任何疑慮,歡迎致電本公司服務專線諮詢(0800-012-679)。
澄清聲明2024 / 03 / 05
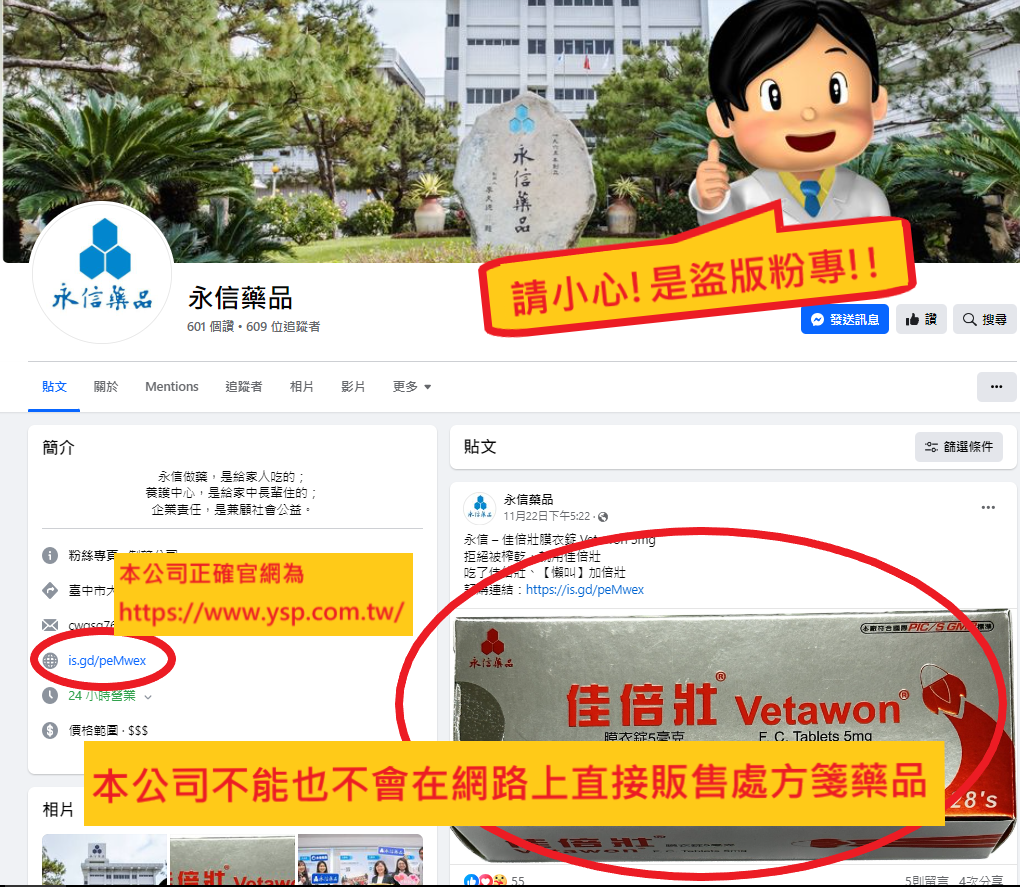
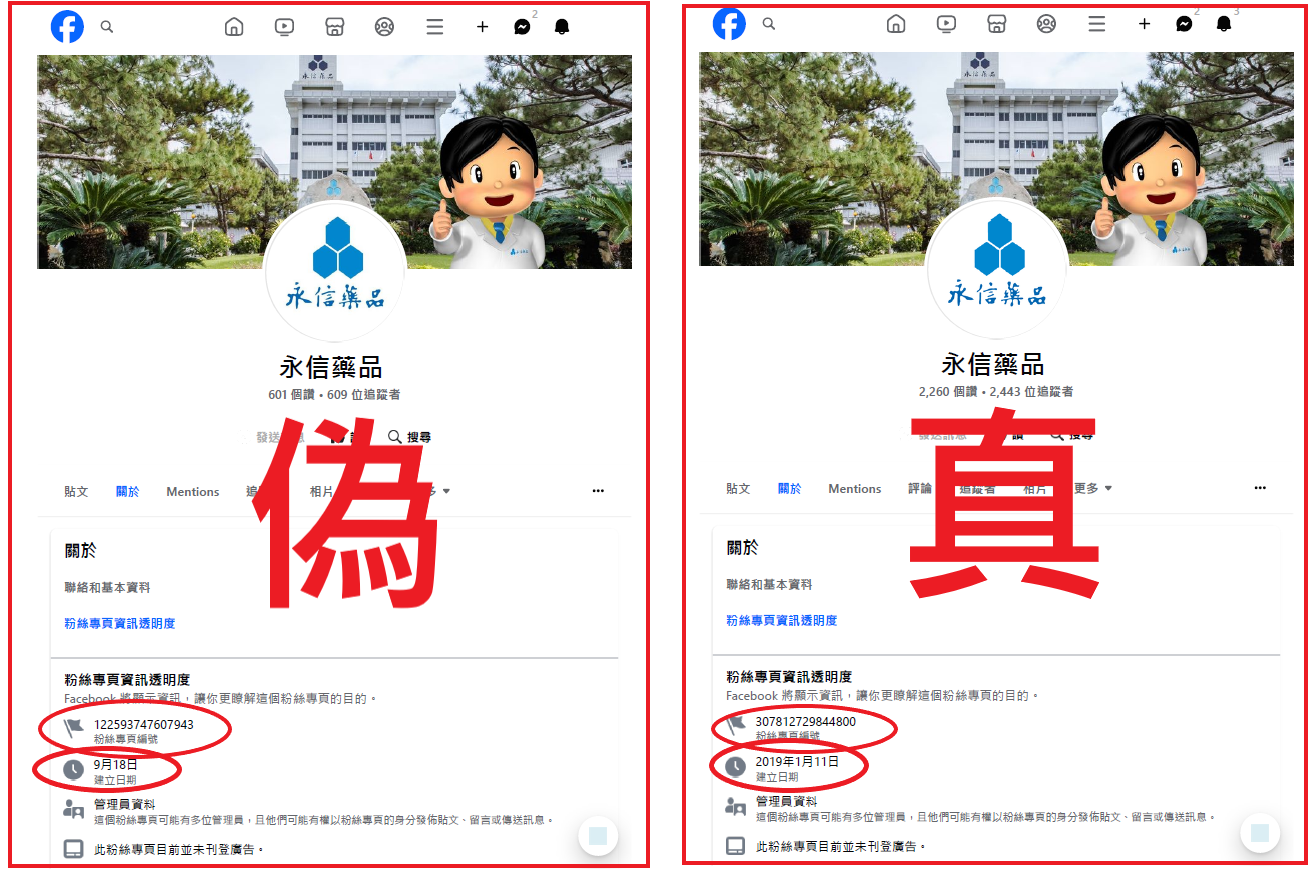
本公司近日接獲民眾反映,有不肖人士假冒本公司身分,盜用本公司商標與【永立膜 衣錠】、【佳倍壯膜衣錠】產品圖片,在網路上透過盜版 Facebook 臉書粉絲團/粉絲專 頁及一頁式網站,販售非本公司製造之來路不明藥品,本公司已報警。為維護本公司 聲譽及防止民眾受騙,本公司特此聲明並澄清如下:
一、本公司製造之【永立膜衣錠】、【佳倍壯膜衣錠】處方藥,依據我國藥事法必須經 醫師專業診斷後開立處方箋,才能至藥局領用。本公司謹遵法規,所有處方藥皆 只會販售至具有合法藥品販售許可證的實體通路,絕不會在虛擬通路上直接販售 處方藥給民眾。
二、任何在網路上(包含但不限於 Facebook 臉書粉絲團/粉絲專頁、一頁式網站)宣傳、 銷售之處方藥與行為,皆與本公司無任何關聯。若消費者與該網站間有任何爭議, 應自行向有關執法機構報案處理。
三、為保障您的權益及用藥安全,如有需求,請您於取得醫師開立之處方箋後,再前 往具藥品販賣許可資格的實體通路購買。凡有任何疑慮,歡迎致電本公司服務專 線諮詢(0800-012-679)。
四、若您發現可疑的產品、粉絲專頁或網站,請勿下單購買,並通報警政署 165 反詐 騙諮詢專線。



.jpg)







